Taalbarrières en cultuurverschillen: hoe migranten verdwalen in het Nederlandse zorgsysteem
23 april 2026
Wat is ongelijkheid in de zorg?
Iedereen in Nederland moet een basisverzekering hebben. Toch krijgt niet iedereen op dezelfde manier zorg. Volgens universitair hoofddocent Barbara Schouten gaat ongelijkheid over de vraag of je op tijd, op de juiste plek en op een passende manier zorg kunt krijgen.
‘In de geestelijke gezondheidszorg (GGZ), de zorg voor psychische problemen zoals angst, depressie of trauma, zijn de wachtlijsten lang. Dat geldt voor iedereen. Maar voor mensen die weinig of geen Nederlands spreken, zijn die wachtlijsten vaak nog langer.
Als er geen tolk is voor een minder bekende taal, blijven mensen soms maanden wachten. Soms vallen ze zelfs helemaal uit het traject en krijgen ze geen behandeling meer.’

Veel zorgverleners zijn inhoudelijk goed opgeleid, maar worden nauwelijks voorbereid op het werken met diverse patiëntengroepenBarbara Schouten
Ontbreken van culturele competentie
Als patiënten met een migratieachtergrond wel in de geestelijke gezondheidszorg belanden, stopt een deel van hen voortijdig met de behandeling. Dat ligt aan de culturele competentie van zorgverleners, ontdekte Schouten tijdens haar onderzoek: ‘Ze zijn inhoudelijk goed opgeleid, maar nauwelijks voorbereid op het werken met diverse patiëntengroepen.’
‘Cultuur bepaalt onder andere hoe mensen denken over ziekte, hoe je pijn of verdriet uit, en wat je van een behandeling verwacht’, vervolgt Schouten. ‘Niet alle begrippen bestaan in elke taal. Het woord “depressie” bestaat bijvoorbeeld niet overal, of het heeft een andere betekenis. Als zorgverlener en patiënt niet hetzelfde beeld hebben, begrijpen ze elkaar minder goed. Dan wordt het moeilijker om een diagnose te stellen en de juiste zorg te geven’, legt Schouten uit.
Taalbarrière
Naast cultuur is er vaak een taalbarrière. Als patiënt en zorgverlener geen gemeenschappelijke taal hebben, nemen patiënten vaak familie of buren mee als tolk. Schouten ziet dat dit heel vaak misgaat: ‘Het familielid spreekt soms zelf onvoldoende Nederlands en kan moeilijke medische woorden niet goed vertalen. Soms gaan ook kinderen mee als tolk, omdat zij op school of met andere kinderen sneller Nederlands leren. Maar stel je voor dat een kind tegen zijn of haar moeder moet zeggen dat ze kanker heeft. Dat is emotioneel veel te zwaar voor een kind.’
De aanwezigheid van de tolk kan ook andere problemen geven. Schouten noemt een voorbeeld waarbij een vrouw met haar man als tolk naar de therapeut ging. Doordat haar man erbij zat, durfde ze niet te spreken over een verkrachting waar ze slachtoffer van was geweest.

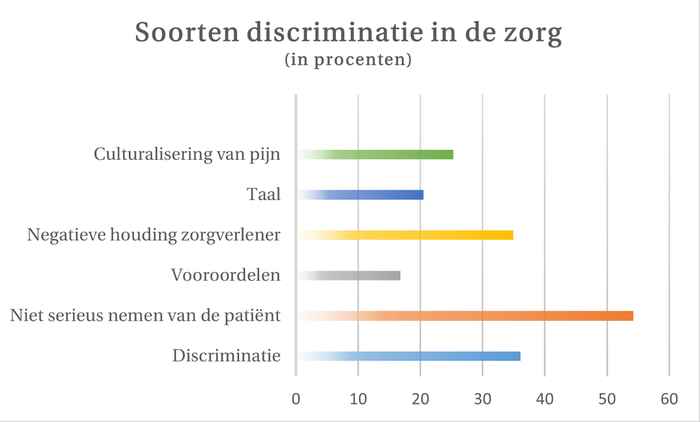
Discriminatie
Ongelijkheid in de zorg komt ook door discriminatie. In een Nederlands rapport gaf ongeveer de helft van de mensen met een migratieachtergrond aan dat zij discriminatie in de zorg ervaren. Schouten legt uit waarom:
‘Ze voelen zich niet serieus genomen. Dat varieert van neerbuigend praten, zuchten, opmerkingen als “ze wonen hier al 50 jaar en spreken nog steeds geen Nederlands”, tot stereotyperingen als “die Turk zeurt weer”.’
Deze ervaringen beschadigen het vertrouwen in de zorg. Mensen durven hun klachten minder goed te vertellen en gaan soms helemaal niet meer naar een dokter. Zo wordt ongelijkheid groter.
Hoe lossen we dit op?
In samenwerking met verschillende zorgorganisaties onderzoekt Schouten niet alleen de problemen, maar werkt ze ook aan oplossingen. Ze ontwikkelt digitale hulpmiddelen die de toegang tot zorg moeten verbeteren: van een informatieplatform met begrijpelijke uitleg tot een instrument om in te schatten welke taalondersteuning nodig is bij een afspraak.
Meertalig zorgplatform
In de Europese Unie heeft ongeveer één op de acht mensen psychische klachten, zoals stress, zorgen, angst of rouw. Vluchtelingen en mensen met een migrantieachtergrond hebben een nog grotere kans op psychische klachten. Dat komt door stress tijdens het migratieproces, onzekerheid en vaak moeilijke leefomstandigheden.
Schouten was leider van het project MentalHealth4All, een digitaal platform met informatie in vijftien talen, met animaties ter ondersteuning. Op het platform staan thema’s als: ‘Wat als je geen klik voelt met je zorgverlener?’. Het biedt patiënten uitleg over klachten en mogelijke behandelingen, in eenvoudige taal.
MentalHealth4All richt zich ook op zorgverleners. Het platform bevat uitleg en korte trainingen over hoe je omgaat met cultuurverschillen tussen patiënt en arts. Verder staat er een kaart op met organisaties die cultuursensitieve gezondheidszorg aanbieden. ‘Dat zijn organisaties die mensen uit de eigen gemeenschap in dienst hebben, zoals Turkse of Marokkaanse therapeuten. Ook zijn er transculturele psychiaters: zij komen niet uit de gemeenschap zelf, maar zijn wel goed getraind in de problemen waar migranten mee te maken hebben’, vertelt Schouten.
Onderzoek laat zien dat het platform werkt. Patiënten vinden de geestelijke gezondheidszorg beter en ervaren de zorg als meer cultuursensitief.
Hulp voor taalondersteuning
Schouten ontwikkelde ook een hulpmiddel om te bepalen welke taalondersteuning nodig is bij een zorgafspraak. Het instrument MediLanguage helpt inschatten hoe ingewikkeld een gesprek zal zijn en geeft vervolgens advies: is een professionele tolk nodig, of kan een vertaalapp volstaan?
‘Als iemand alleen een herhaalrecept komt ophalen, kan dat prima met Google Translate. Voor andere afspraken is een tolk telefonisch aanhaken misschien genoeg. Er zijn te weinig professionele tolken om bij alle zorgconsulten aanwezig te zijn. MediLanguage helpt om de beschikbare tolken slimmer en efficiënter in te zetten’, aldus Schouten.
Training voor zorgverleners
Schouten houdt zich nu bezig met een training voor zorgverleners in de GGZ om beter met professionele tolken te werken. Daarin gaat het onder meer over het behouden van direct contact met de patiënt, goede briefing van de tolken en een duidelijke rolverdeling in het gesprek.
Toegankelijkere zorg
Volledige gelijkheid in de zorg is er nog niet en zal misschien ook niet snel bereikt worden. Toch zijn er volgens Schouten stappen in de goede richting gezet. ‘Meer bewustzijn over taal- en cultuurverschillen, betere digitale hulpmiddelen en slimmer gebruik van tolken zorgen samen voor toegankelijkere zorg.’
Over Barbara Schouten
Barbara Schouten is universitair hoofddocent aan de Universiteit van Amsterdam, waar zij binnen de programmagroep Persuasive Communication onderzoek doet naar interculturele gezondheidscommunicatie. Zij leidt en participeert in diverse nationale en internationale onderzoeksprojecten over taalbarrières en toegang tot zorg, vaak in samenwerking met universiteiten in heel Europa en praktijkpartners zoals tolkenorganisaties en migrantengezondheidsfondsen. Haar werk wordt ondersteund door subsidies van onder meer NWO, ZonMw, KWF en EU-AMIF, en binnen de UvA is zij betrokken bij het onderzoekszwaartepunt Urban Mental Health.